該研究收集了2007年至2011年在Utrecht大學(xué)醫學(xué)中心的多名20歲以下的患者����。2歲以上患者的初始劑量參考表1���。對于2歲以下兒童�����,使用2至12歲兒童的推薦初始劑量作為指導���。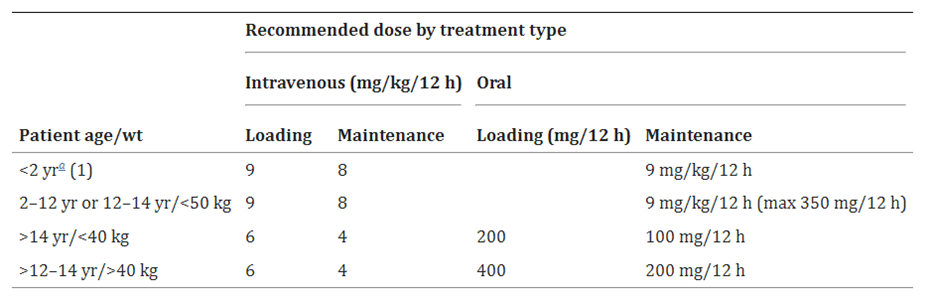
表格 1 目前伏立康唑的推薦劑量��,來(lái)源于產(chǎn)品特性總結(SPC)
伏立康唑使用者的人口學(xué)資料及其臨床特征匯總見(jiàn)表2�����。11例小于2歲患者���,31例2 -12歲和20例大于12歲的患者�����。接受治療的27名兒童中有21名患有曲霉菌病(13名潛在�,4名可能���,4名確診)�。41例小于2歲兒童患者(67%)的初始給藥劑量根據SPC或從SPC推斷�。伏立康唑的處方中位期為64天(范圍6-415天)����。最常見(jiàn)的停藥原因是免疫恢復(29例)或臨床改善(10例)�。6例患者(10%)因毒性(肝毒性或蕁麻疹)停藥����。由于毒性而停藥與患者年齡���、給藥劑量或任何與伏立康唑TDM相關(guān)的參數無(wú)關(guān)(數據未顯示)�。這6名患者在初始劑量時(shí)的中位Ctrough為0.5mg/L���,在整個(gè)治療過(guò)程中測量的Ctrough最大值為3.3mg/L���。

61例患者中共測量380次伏立康唑Ctroughs(平均每位患者8個(gè)樣本)���。首次Ctrough測量是在4天(中位數)后進(jìn)行的�。接受推薦(或推測)劑量的患者(41例)的TDM結果見(jiàn)圖1和表3�����。34%的患者在初始劑量時(shí)達到足量水平:在小于2歲����、2-12歲和12-20歲三個(gè)年齡組中比例分別為14%�����、32%和50% (P=0.354)����。61%的患者存在Ctrough偏低的情況��,其中56%的患者的伏立康唑Ctrough低于檢測限度(< 0.5mg/L)�����。另外有 5%的患者的初始Ctrough>5mg /L��。通過(guò)靜脈注射給藥����,38%的患者達到初始劑量��,而口服給藥后為43% (P=0.800)�。9例患者(20%)在整個(gè)治療過(guò)程中未達到治療濃度�,即使進(jìn)行了TDM調整, Ctrough仍然過(guò)低����。1例患者在Ctrough在治療濃度范圍內前免疫恢復����。在3例患者中���,Ctrough在TDM的劑量調整下仍然變化很大�����。對于其余的患者��,沒(méi)有記錄為什么劑量沒(méi)有升高到足夠的Ctrough��。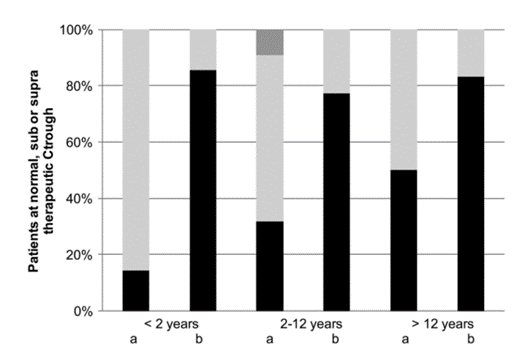
圖1伏立康唑治療藥物監測結果���。所示為在初始推薦劑量或推測劑量(a)和基于TDM的(復發(fā)性)劑量調整(b)后����,兒童達到正常�����、亞正?�;虺V委熆刂频陌俜直?分別為黑色�、淺灰色和深灰色框)�。結果按年齡組分(> 2歲�,2-12歲����,以及>12歲)����。
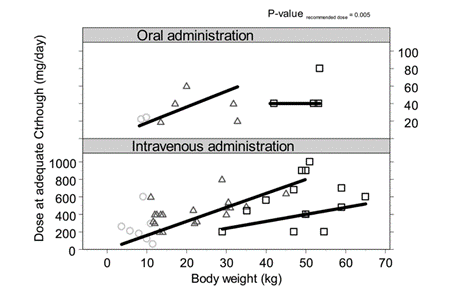
圖2每個(gè)年齡組日常滿(mǎn)足伏立康唑Ctrough劑量與體重相關(guān)的推薦(或推測)劑量�����?����;疑珗A圈表示2歲的患者�,黑色三角形表示2 - 12歲患者的數據��,黑色方塊表示12歲患者的數據��。根據給藥途徑(口服或靜脈注射)將圖分開(kāi)�����。黑色直線(xiàn)表示推薦劑量或推斷劑量����。
在這些患者中使用伏立康唑的時(shí)間中位數是27天(范圍7-46天)�。經(jīng)TDM調整劑量后�,80%的患者可以在10天的中位時(shí)間(范圍為3-41天)達到了足夠的Ctrough, 其中靜脈注射用藥患者占79%���,口服用藥患者占85%�。如圖2所示(P=0.005)���,為了達到足夠的Ctrough劑量, 57%的患者劑量增加��,12%的患者劑量不變���,30%的患者劑量下調��,這與推薦劑量顯著(zhù)不同���。小于2歲兒童中��,達到足夠Ctrough的中位日劑量為31.5mg/kg(范圍12-71mg/kg)�����。如圖3 (P=0.034)所示���,對于2-12歲年齡組����,達到足量水平的中位日劑量為16 mg/kg(13-55mg/kg)�����,12歲以上的則為9.4mg/kg(7.5-20mg/kg)�。從這些數字可以看出患者間的變異性很高�����,且僅與年齡和/或體重部分相關(guān)�。在治療過(guò)程中�����,濃度變化很大; 由于劑量變化和患者體內差異�����,每個(gè)患者體內達到的最低濃度和最高濃度可能相差10倍�����。在需要和不需要增加劑量的患者之間���,沒(méi)有看到達到的其最高濃度的差異�����。在9名患者使用相同的日劑量治療期間����,測得Ctrough的中位數存在2.9倍的差異���。在治療過(guò)程中��,5名患者的Ctroughs下降(中位數49%)����,2名患者的Ctroughs增加(中位數170%)�,2名患者的Ctroughs變化(在首個(gè)Ctrough的?56%-160%之間)�。兩名7歲以下的患者波動(dòng)最大�����,波動(dòng)超過(guò)2 mg/L�。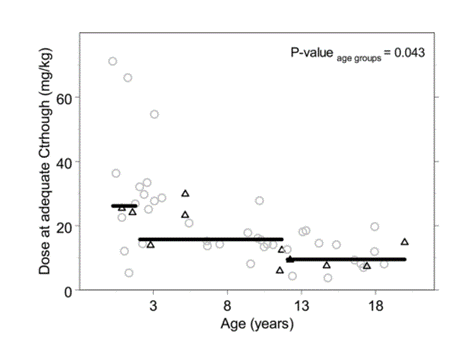
圖3每日伏立康唑劑量����,毫克/公斤���,在適當的Ctrough和年齡��。黑色三角形為口服伏立康唑患者資料��,灰色圓圈為靜脈注射伏立康唑患者資料�����。黑色直線(xiàn)顯示每個(gè)預定義年齡組的中位數
本研究對0.3-20歲的兒童和年輕人進(jìn)行回顧性研究�,以評估伏立康唑TDM在兒童HSCT中的價(jià)值�。從年齡跨度�����、服藥方式�����、治療效果���、TDM介入等看��,該研究涵蓋了眾多臨床特殊情況�,尤其是涵蓋眾多2歲以下的兒童病例���。試驗數據表明��,即便參照指導劑量進(jìn)行治療�����,大多數兒童也沒(méi)有達到足夠的治療藥物水平���,特別是在小于2歲兒童��。此外����,觀(guān)察同類(lèi)型患者的CtroughS數值��,也表現出個(gè)體間差異巨大����,說(shuō)明患者間對伏立康唑的PK存在很大的差異�����,也直接影響了伏立康唑的治療效果����。在這種情況下��,有必要引入TDM進(jìn)行藥物劑量的調整����。結果表明80%的患者在TDM的輔助下獲得了足夠的Ctrough��。綜上所述����,本研究表明��,在兒科正確使用伏立康唑時(shí)�,治療性藥物監測是必不可少的�����,TDM有利于個(gè)體化用藥����。兒童的劑量建議也需要進(jìn)行修改�����,特別是對新生兒和學(xué)步兒童�����。參考文獻:
1. Schwartz, S., et al., Improved outcome in central nervous system aspergillosis, using voriconazole treatment. Blood, 2005. 106(8): p. 2641-5.
2. Schwartz, S., A. Reisman, and P.F. Troke, The efficacy of voriconazole in the treatment of 192 fungal central nervous system infections: a retrospective analysis. Infection, 2011. 39(3): p. 201-10.
3. Michael, C., et al., Voriconazole pharmacokinetics and safety in immunocompromised children compared to adult patients. Antimicrob Agents Chemother, 2010. 54(8): p. 3225-32.
4. Karlsson, M.O., I. Lutsar, and P.A. Milligan, Population pharmacokinetic analysis of voriconazole plasma concentration data from pediatric studies. Antimicrob Agents Chemother, 2009. 53(3): p. 935-44.
5. Pieper, S., et al., Monitoring of voriconazole plasma concentrations in immunocompromised paediatric patients. J Antimicrob Chemother, 2012. 67(11): p. 2717-24.